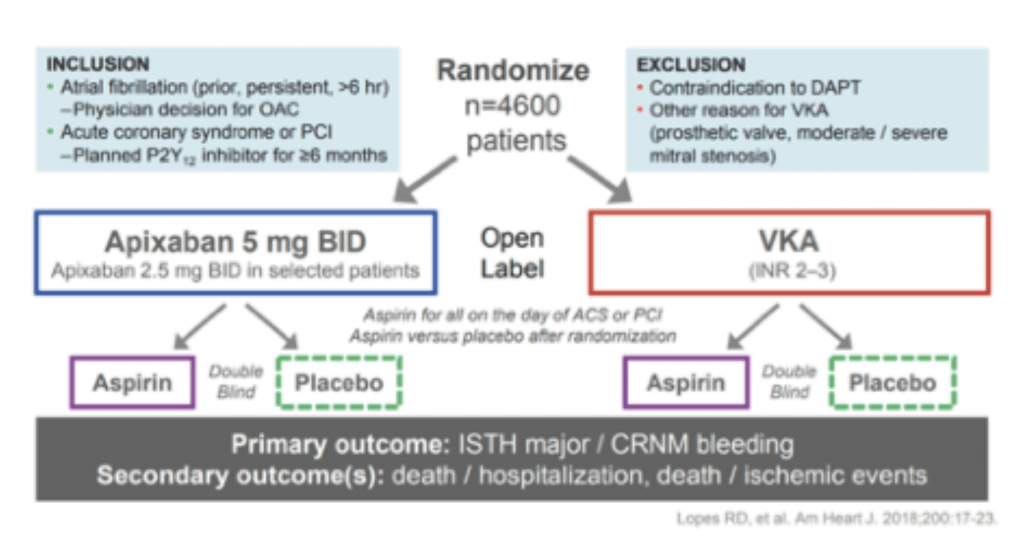
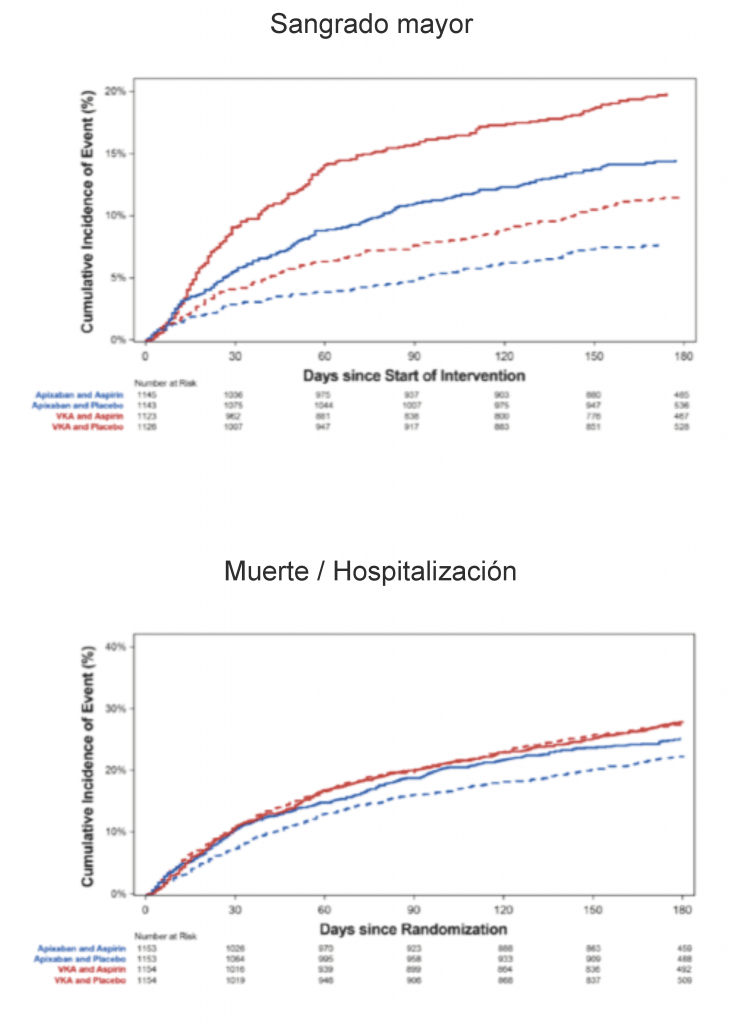
ARTÍCULOS COMENTADOS POR COMITÉS
Comité de Cirugía y Recuperación Cardiovascular 2019
Dra. Verónica Lenarduzzi
¿CÓMO PODRÍAMOS DEFINIR EN UN POSOPERATORIO DE CIRUGÍA CARDÍACA UN SÍNDROME DE BAJO GASTO CARDÍACO?
“El síndrome de bajo gasto cardiaco (SBGC) puede ser definido por la incapacidad del corazón para suplir las demandas tisulares de oxígeno. Esta condición desvía el metabolismo celular hacia la anaerobiosis, incrementando los valores de caído láctico en sangre, situación que perpetua en el tiempo, llevara al fallo multiorgánica y muerte celular”.1
¿Cuál sería su incidencia? 2
La incidencia del SBGP es variable en las distintas series publicadas, desde 4% hasta 15%, con una mortalidad que se aproxima al 20%. Si bien en enfermos mayores de 70 años el síndrome puede estar presente hasta en un 63%, a pesar del desarrollo de mejores técnicas de cardioprotección y cuidados transoperatorios, la incidencia de este síndrome en poblaciones de alto riesgo no se ha modificado en una proporción significativa.
¿Cuáles son los predictores preoperatorios de complicaciones posoperatorias?
Son similares a los predictores de mortalidad. En orden descendente de relevancia se incluyen:
- Re operación.
- Cirugía de emergencia.
- Necesidad de balón de contra pulsación intraórtica
- Insuficiencia cardíaca preoperatoria/ deterioro severo de la función ventricular.
- Cirugía combinada.
- Edad mayor de 75-80 años 3
La disfunción renal preoperatoria el tiempo prolongado de circulación extracorpórea y la resistencia vascular pulmonar elevada >3U/Wood, constituyen variables de peor pronóstico en pacientes operado en cirugía cardiaca valvular, asociados a una mayor probabilidad de sufrir esta complicación. 4
¿Cómo se diagnostica?
- SBGC pos cirugía: presenta un índice cardiaco <2,2 l/mi/m2, sin hipovolemia relativa asociada, presión de enclavamiento mayor a 20 mmhg durante 6 horas y un aumento de las resistencias vasculares sistémicas (RVS) mayor a 1.500 dinas /seg/cm -5, parámetros obtenidos con catéter de Swang –Ganz. (2) Puede deberse al fracaso ventricular derecho y/o izquierdo y asociar o no congestión pulmonar. Puede cursar con presión arterial normal o baja.
- Que presenten un cuadro clínico de bajo gasto cardiaco: oliguria (diuresis inferior a 0,5 ml/kg/ h, saturación venosa central inferior < 60% (con saturación arterial normal) y/o lactato >3mmol/l, sin hipovolemia relativa y una diferencia arteriovenosa mayor de 5,5 ml/dl. 3 Dentro de este grupo se deben incluir a los pacientes que vienen de quirófano con inotrópico y/ balón de contra pulsación intraaortica y esto han de mantenerse para conseguir una situación hemodinámica estable.
- Shock cardiogénico: corresponde la situación más grave del espectro del SBGC. Se define como IC<2.0l/min/m2, con una presión arterial sistólica PA<90 mmhg, sin hipovolemia relativa y con oliguria.5
¿Qué mecanismos debo pensar que me pueden desarrollar un síndrome de bajo volumen minuto?6
El SVBGC como expresión de shock en el postoperatorio de cirugía cardiovascular puede ser secundario a múltiples etiologías que pueden estar dentro y/o fuera del corazón y muchas de ellas no se van a resolver con el sostén hemodinámico con inotrópicos, incluso pueden empeorar el cuadro o retrasar el diagnostico.
¿Cuáles serían las causas fuera del corazón?
Entre ellas tendríamos tromboembolia de pulmón, neumotórax hipertensivo, hipotermia, hipotiroidismo.
¿Cuáles son las causas intraoperatorias?
Sangrado médico quirúrgico, dificultad de salida de circulación extracorpórea cardiaca, reacción por protamina, insuficiencia suprarrenal, tórax leñoso.
Por lo regular, cuando el paciente se somete a una cirugía cardiaca en la que se utiliza la bomba de circulación extracorpórea existe una disminución de la función ventricular posoperatoria que tiene su pico máximo entre las 8 y 12 h posteriores al procedimiento; la función ventricular se recupera de modo gradual a partir de las 24 h y se normaliza hasta el séptimo día.
¿Cuáles serían las causas dentro del corazón con función sistólica conservada?
Aumento del gradiente intraventricular por OTSVI, taquiarritmias, bradiarritmias, taponamiento cardiaco, complicaciones mecánicas (CIV o insuficiencia mitral aguda por rotura de cuerda tendinosa o funcional isquémica).En ocasiones, el sostén con inotrópicos en forma empírica sin tener aun el diagnóstico etiológico del shock retrasara el tratamiento definitivo.-
¿Cuáles serían las causas dentro del corazón con la función sistólica deteriorada?
Infarto agudo de miocardio peri operatorio, falla del ventrículo derecho, deterioro grave de la función sistólica del ventrículo izquierdo. En dichas situaciones podrán ser útiles los inotrópicos con medidas de sostén temporal hasta lograr la solución definitiva.
El SBGC que se produce en posoperatorio inmediato, podría ser considerado como una insuficiencia cardíaca aguda y compleja, en las que están presentes de mayor a menor medida, los componentes cardiogénicos, distributivos e hipovolémicos. Generalmente es transitorio y reversible y se produce una recuperación paulatina en 24-48 horas aproximadamente; sin embargo en otras ocasiones conduce a la falla multiorgánica e incluso a su exponente más grave, la muerte del paciente.
Trae acompañado la prolongación de los tiempos de monitorización, la ventilación mecánica, la estancia a UCO y la mortalidad que puede elevarse hasta 15% – 20%.7
¿Qué patrón hemodinámico predomina?
Los pacientes con bajo gasto cardíaco presentan un patrón hemodinámico de tipo hipo dinámico o frio, con mala perfusión periférica, presiones de llenado normal o altas, volumen minuto bajo, resistencias periféricas elevadas, saturación mixta venosa baja, diferencia arteriovenosa alta, ácido láctico aumentado. Dentro de este grupo, se incluyen varios subtipos con SBGC por disfunción sistólica, taponamiento cardiaco y falla de ventrículo derecho.8
¿Cuáles son las claves para el tratamiento de SBGC?9
- Evaluar todos los factores preoperatorios que podrán favorecer el SBGC (deterioro de la función sistólica del VI, HTP previa, etc.).
- Corregir causas no cardiacas: anemia, trastornos hidroelectrolíticos, acidosis, hipercapnia, etc.
- Optimizar la precarga de ambos ventrículos.
- Evitar y/o tratar arritmias. Mantener una conducción AV y contracción auricular. Es ideal una frecuencia cardiaca de 80- 100 l /min.
- Usar inotrópicos si el índice cardiaco es < 2,2 l/min/m2. El inotrópico elegido debe ser coherente con el escenario hemodinámico:
- Si la Hipertensión Pulmonar (HTP) o las resistencias vasculares sistémicas están elevadas (RVS), es preferible: dobutamina, milrinona, levosimendán.
- Si RVS o Resistencias vasculares pulmonares bajas (síndrome de respuesta inflamatorias): dopamina, noradrenalina.
- Evitar la hipertensión arterial (nitroprusiato con precarga adecuada, nitroglicerina con precarga elevada.
- Optimizar la precarga del ventrículo derecho y disminuir su poscarga.
- Balón de contrapulsación intraaórtica (BCIA) si no hay mejoría.
- Tratar la isquemia: Nitroglicerina, diltiazem (si hay vasoespasmo), cinecoronariorografía, BCIA. Eventualmente angioplastia percutánea o re-CRM.
- Asistencia ventricular o biventricular.
Conclusiones:
El síndrome de bajo gasto cardíaco es la expresión más grave de un shock cardiogénico en el postoperatorio de cirugía cardíaca, pero no siempre se asocia con déficit inotrópico del corazón, aumentando así la morbimortalidad, que puede ser evitado en algunas ocasiones.
Unos de los pilares para el manejo exitoso de esta patología son:
- Conocer al paciente,
- Conocer qué tipo de cirugía,
- Interpretar correctamente los datos de laboratorio, Ecg , Rx tórax , ecocardiograma , Swan-Ganz ,
- Adelantarse a las complicaciones y
- Conocer qué tipo de tratamiento abordar.
Bibliografía:
- Giorgini JC, Comignani P. “Síndrome de bajo volumen minuto. Recuperación cardiovascular”. Publicación científica del Consejo Argentino de Residentes de Cardiología- 2010 , Sec. III, p. 214-221
- Guía Práctica basada en la evidencia para el manejo postquirúrgico del paciente llevado a cirugía cardíaca. Vol. 81, Suplemento N°2. Síndrome de bajo gasto cardíaco postcardiotomía. ARC. Cardiología MEX. -2011, Vol. 81 Suplemento N°2, p. 30-40.
- Giorgini JC, Comignani P. ; ob. cit. p. 214.
- Predictores de bajo gasto cardíaco perioperatorio en pacientes operados en cirugía valvular. Corsalud. Agosto del 2018, p. 286-293.
- Perez Vela JL, Martin Benitez JC, Carrasco Gonzalez M, et al. Guía práctica para el manejo del síndrome de bajo en el postoperatorio de cirugía cardíaca. 23 de marzo del 2012. p.e4-e5.
- Bilbao J. Cirugía cardiovascular. Un modelo biológico de los distinto tipos de shock. Prosac- 2014, módulo 10, fascículo n°2, p. 67.
- Perez Vela JL, Martin Benitez JC, Carrasco Gonzalez M, et al. ob. cit.; p. e5
- Benzadon, Mariano. Algoritmos en el postoperatorio de cirugía cardiovascular. Cap. 1, p. 5, año 2012.
- Giorgini J, Comignani P. Recuperación Cardiovascular. Síndrome de bajo minuto. Tabla 4, p. 220, año 2010.